содржина
Третман на астма
НАастма често е а хронична болест што бара редовен третман, дури и помеѓу нападите. На лекови за контрола на астмата не обезбедуваат дефинитивен лек. Тие го олеснуваат дишењето со зголемување на отворот на бронхиите (бронходилатација) и намалување на воспалението. Повеќето од нив се фатени вдишување, што им овозможува да дејствуваат брзо, со најмали можни несакани ефекти. Лекарот исто така се обидува да даде најмала доза на лек за контрола на симптомите со најдобра подносливост на третманот.
Сепак, и покрај ефикасноста на третманите, 6 од 10 лица со астма не успеваат да ја контролираат својата симптоми. Главните причини се лошо разбирање на болеста, страв од Несакани ефекти и заборавање на лековите. Сепак, несаканите ефекти од третманите кои се земаат со вдишување се минимални во споредба со ризиците поврзани со тешки и чести напади на астма.
Третман на астма: разберете сè за 2 мин
Техничко вдишување. Употребата на инхалатори изгледа едноставна, но потребна е одредена техника за да биде ефективна. Сепак, помалку од половина од астматичарите правилно го користат својот инхалатор67. Различните инхалатори (инхалатори со измерена доза, инхалатори за сув прашок и небулизатори) имаат специфичен начин на употреба. Лекарот и фармацевтот можат да ви ги објаснат правилните постапки. |
- Измерени аеросоли. Мора добро да го протресете аеросолот и да го држите вертикално. По бавното празнење на белите дробови, дишете полека и многу длабоко низ устата, активирајќи го аеросолот во текот на првата секунда од инспирацијата. Потоа треба да го задржите здивот 5 до 10 секунди, а потоа полека да издишете.
- Инхалатори за сув прашок (на пр.: Turbuhaler®). Овие системи се поедноставни за користење бидејќи не бараат координирана инспирација и активирање. Треба да вдишите што е можно посилно и побрзо, да го блокирате дишењето 10 секунди и да издишете надвор од инхалаторот.
- Комори за инхалација. Тие се користат со инхалатор со одмерена доза кај деца под 8-годишна возраст и постари лица. Кај малите деца вдишувањето се врши со маска за лице, која треба да се чува на лицето најмалку 6 мирни вдишувања.
Луѓето со астма се повеќе се повикуваат да ја следат нивната респираторна состојба. На пример, луѓето со тешка астма, може да го измери нивниот врвен експираторен проток дома (врвен проток) со цел самите да го прилагодат својот третман според резултатите. Тренингот мора да е поминат претходно.
лекови
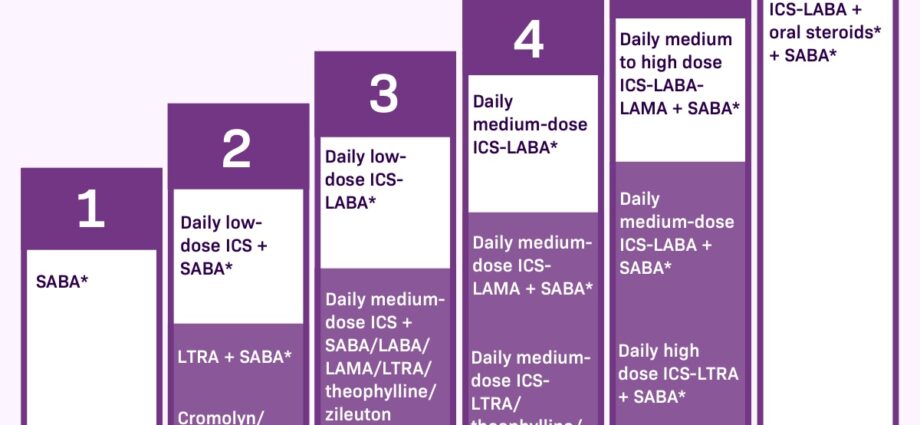
Постојат 2 категории на лекови за контрола на симптомите на астма. Првиот, наречен кризни или спасувачки лекови, треба да се зема во случај на симптоми. Имаат итно олеснување, но не го смируваат воспалението на бронхиите.
Други лекови се контрола или третман во позадина. Тие треба да се земаат секој ден, дури и во отсуство на респираторни непријатности штом астмата е умерена и постојана. Тие овозможуваат да се намали воспалението на бронхиите и да се отстранат нападите. Ако не се зема редовно, зачестеноста и сериозноста на нападите се зголемуваат, како и потребата од лекови за спасување.
Многу луѓе со астма не ја разбираат целосно разликата помеѓу третман на кризи контролен третман. Погрижете се да разберете за што служи секој од вашите лекови и колку често треба да ги користите. |
Кризен (или спасувачки) третман
Лековите за кризи се означуваат со различни термини, вклучувајќи бронходилататори брзо дејство или бета2 агонисти со кратко дејство. Тие се користат само за ублажување на симптомите на напад (кашлица, стегање во градите, отежнато дишење и отежнато дишење) или пред вежбање при астма при напор. Кај блага, интермитентна астма, терапијата со напади може да биде единствениот потребен лек.
Овие лекови вклучуваат салбутамол ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) или тербуталин (Бриканил®). Тие се земаат со вдишување и многу брзо ги прошируваат дишните патишта, 1 до 3 минути. Има малку несакани ефекти доколку се користат повремено, но во високи дози може да предизвикаат тремор, нервоза и забрзано чукање на срцето. Кога чувствувате потреба да го земате често (обично повеќе од 3 пати неделно), тоа значи дека астмата не е доволно контролирана. Тогаш е неопходно да се прибегне кон заднински лекови за лекување на воспалението.
За некој со астма, важно е секогаш да го носи својот бронходилататор со себе, бидејќи нападот на астма може да се случи насекаде. Треба да се земе при првите симптоми на напад и да се чека најмалку 30 секунди помеѓу 2 вдишувања. |
Вдишување на ипратропиум бромид (ретко). Тоа е антихолинергик кој го блокира дејството на хемикалија која предизвикува контракција на мускулите во дишните патишта. Помалку ефикасен од инхалираните бета2 агонисти, понекогаш се користи во случаи на нетолеранција кон нив. Потребни се 1 до 2 часа за максимален ефект.
Лековите како основен (контролен) третман
За разлика од лековите за напади или лековите за спасување, DMARDs (контролните) лекови не ги ублажуваат веднаш симптомите. Тие делуваат бавно и долгорочно се ефикасни во намалувањето на воспалението и зачестеноста на нападите. Затоа е важно да ги земате секојдневно.
Кортикостероиди. Кортикостероидите го намалуваат воспалението на дишните патишта, а со тоа и производството на слуз. Тие обично се земаат во мали дози како инхалација (спреј), на дневна основа (на пример, Alvesco® и Pulmicort®). Лекарот ја пропишува најниската можна ефективна доза. Може да се земаат и како таблети при тешка астма за краток период од неколку дена (на пример: преднизолон, метилпрединозолон). Без разлика дали се земаат со инхалација или во таблети, тие работат на ист начин, но вдишувањето овозможува многу помали дози, многу полокализирано дејство и затоа помалку несакани ефекти. Оваа класа на лекови е најефективна во контролирањето на астмата. Нивниот ефект се чувствува по неколку дена користење.
Несакани реакции
Се зема со инхалација и во умерени дози, кортикостероиди имаат малку несакани ефекти, дури и ако се земаат долго време. Засипнатост и засипнатост или појава на мугет (или кандидијаза, предизвикана од квасец кој формира бели дамки на јазикот) се најчестите несакани ефекти. Затоа, треба да ја исплакнете устата по вдишување на секоја доза. Кортикостероидните таблети имаат посилни долгорочни несакани ефекти (слабеење на коските, зголемен ризик од катаракта итн.). Тие се резервирани за случаи на тешка астма, поврзани со други третмани.
Бронходилататори со долго дејство. Тие се препишуваат во комбинација кога инхалираните кортикостероиди сами по себе не се доволни за контрола на симптомите на астма. На бета2 агонисти долго дејство предизвикува бронходилатација за 12 часа. Нивната ефикасност може да биде брза за 3 до 5 минути бидејќи формотерол® (ex Foradil®, Asmelor®) или побавно по 15 минути како на салметерол (Serevent®). Тие се користат во комбинација со кортикостероид. Постојат инхалатори кои ги комбинираат двата типа на лекови како Seretide® (флутиказом / салметерол). Комбинациите со формотерол (Symbicort®, Innovair® и Flutiform®) исто така може да се користат како лек за спасување, иако тие исто така делуваат на воспаление на долг рок.
Антилеукотриените. Земени орално, тие го намалуваат воспалението предизвикано од леукотриените, супстанции кои придонесуваат за инфламаторниот одговор. Во Франција, достапен е антилеукотриен: монтелукаст (Singulair®). Во Канада има и лезафирлукаст (Accolate®). Тие можат да се користат сами или во комбинација со инхалирани кортикостероиди. Тие се индицирани за спречување на астма при вежбање, кај блага астма, за луѓе чија астма не е контролирана само со инхалирани кортикостероиди и за оние кои погрешно го користат својот спреј.
Теофилин. Тој е најстариот од бронходилататорите (на пр.: Theostat®). Денес ретко се користи, бидејќи е тешко да се најде ефективна доза без несакани ефекти. Може да се препише како таблета за земање со вечерниот оброк кај луѓе кои имаат потешкотии да ги земаат спрејовите.
Анти-имуноглобулин Е. Оваа класа на лекови е наменета за лекување на тешка алергиска астма кај луѓе чија астма е тешко да се контролира со други третмани. Omalizumab (Xolair®) е единствениот лек од оваа класа достапен во 2015 година. Се администрира како субкутани инјекции еднаш или двапати месечно.
Тој е навистина важно да користите контролен лек како што е наведено од вашиот лекар, дури и ако нема симптоми. Без редовна употреба, воспалението на бронхиите продолжува и нападите на астма може да бидат почести. |
Мислењето на лекарот, д-р Анабел Керјан пулмолог:
Кога некое лице има астма, не треба да прифати да има симптоми без да направи ништо. Не треба, на пример, да поднесувате отежнато дишење, мала кашлица, отежнато дишење во текот на ноќта. Не треба да се дозволи болеста да еволуира, бидејќи ако се измориме од неа без да ја лекуваме, бидејќи со текот на времето може да ги деградира бронхиите, што доведува до трајно влошување на симптомите, а во потешки случаи чести секундарни инфекции и хоспитализација. Подобро е да го најдете кај вашиот лекар минималниот ефективен третман.
Ова е особено важно за родителите на деца со астма. Тие често не сакаат да им дадат лекови на своите деца и тоа е разбирливо. Но, во овој случај, тие грешат. На овие деца мора да им се даде шанса правилно да го развијат својот респираторен капитал за да го имаат на располагање во зрелоста. И тогаш, детето кое има знаци на нелекувана астма спие лошо, има тешкотии во спортот и расте послабо. Додека со лекување се чувствува подобро и ги зачувува бронхиите за во иднина.